von Yevgeny Bort
Analyse für Medien, NGOs und Entscheidungsträger
Hauptquelle: The Ins, 01.12.2025
https://theins.ru/obshestvo/286797
Einleitung: Ein historischer Rückschritt
Das weltweite System der Gesundheitsfinanzierung, das nach den verheerenden Erfahrungen der 1990er- und frühen 2000er-Jahre aufgebaut wurde, befindet sich heute in der tiefsten Krise seit Jahrzehnten. Der Rückgang der internationalen Gesundheitsmittel auf das Niveau von vor 15 Jahren ist nicht bloß ein „Budgetproblem“. Er ist ein strukturelles Warnsignal: Die internationale Gemeinschaft wendet sich von einem Investitionsmodell ab, das jedes Jahr Millionen von Menschenleben gerettet hat.
The Lancet bestätigt bereits 2013 die systemischen Risiken von Austerität und strukturellen Schwächen internationaler Gesundheitspolitik:
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736%2813%2960102-6/abstract
Vergleicht man die heutige Situation mit der Phase der COVID-19-Pandemie – als die Staaten weltweit fast 80 Milliarden US-Dollar für medizinische Notmaßnahmen mobilisierten –, wirken die aktuellen 39 Milliarden wie eine bewusste Selbstschwächung der globalen Sicherheitsarchitektur. Es entsteht ein Dominoeffekt: Kliniken werden geschlossen, internationale Programme eingestellt, medizinische Grundversorgung bricht weg.
Noch dramatischer ist jedoch der Zeitpunkt: Dieser Einbruch geschieht nicht in einer Phase globaler Stabilität, sondern inmitten mehrerer paralleler Krisen – Klimawandel, Rekordmigration, neue Krankheitserreger, geopolitische Spannungen und wirtschaftliche Unsicherheiten. Gerade jetzt müsste die globale Gesundheitsarchitektur stärker sein als je zuvor.
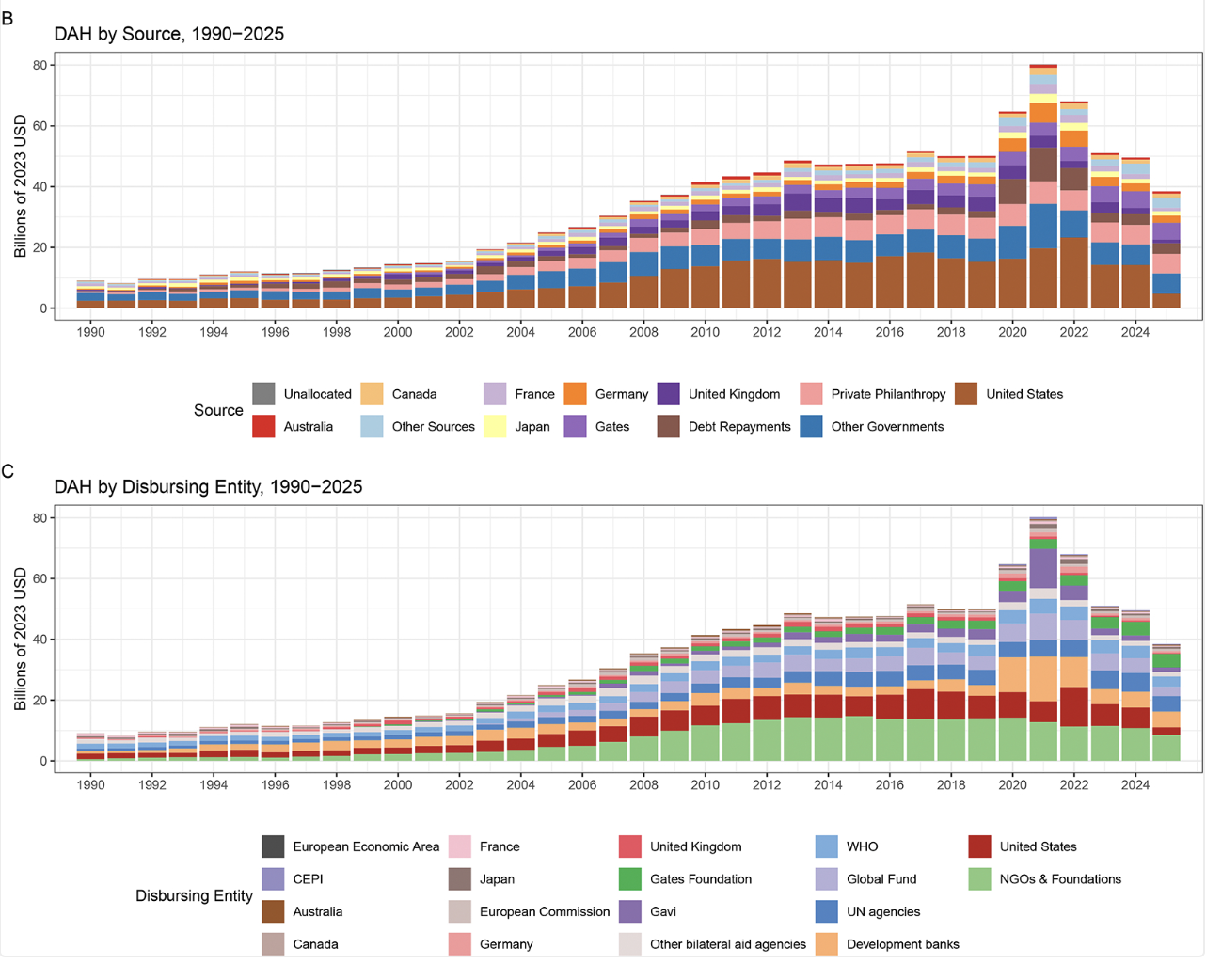
Im Jahr 2025 ist die internationale Gesundheitshilfe für die ärmsten Länder der Welt auf 39 Mrd. US-Dollar gefallen – den niedrigsten Stand seit 15 Jahren und weniger als die Hälfte des Covid-Höchststands von 80 Mrd. US-Dollar im Jahr 2021.
Quelle:
https://devpolicy.org/new-and-important-research-findings-about-global-health-financing-20250923/
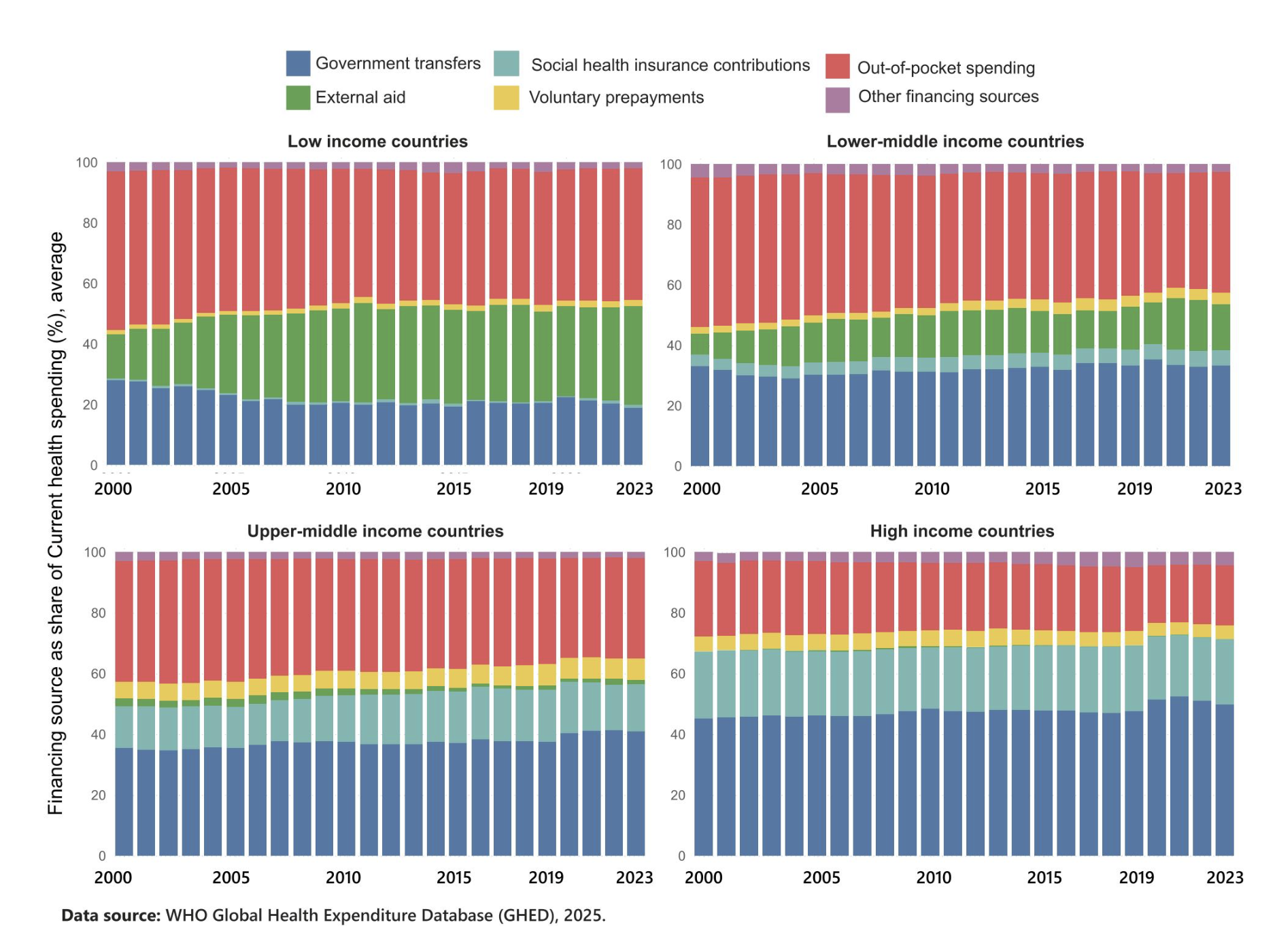
Quelle: https://apps.who.int/nha/database
Dieser Einbruch bedroht jahrzehntelange Fortschritte im Kampf gegen Infektionskrankheiten und bei der Senkung der Kinder- und Müttersterblichkeit. Die Verschlechterung ist nicht nur finanziell bedingt, sondern fällt zusammen mit strukturellen Schwächen internationaler Hilfsmechanismen, wie unabhängige OSZE-nahe Berichte belegen.
1. Wer die Finanzierung zurückfährt – und warum
Quelle: https://pmc.ncbi.nlm.nih.gov/articles/PMC12439094/
USA: Der größte Einschnitt in der Geschichte globaler Gesundheitsprogramme
Die Vereinigten Staaten waren über Jahrzehnte der bedeutendste Finanzier internationaler Gesundheitsprogramme. PEPFAR rettete Millionen von Menschenleben; USAID baute Impfstoffketten, Laborsysteme und Gesundheitsstrukturen in dutzenden Ländern auf.
Doch in den letzten Jahren änderten sich die Prioritäten grundlegend:
- der politische Diskurs wurde stark innenorientiert und globalisierungskritisch,
- die Beteiligung an multilateralen Initiativen wie WHO oder GAVI wurde eingeschränkt,
- der Staatshaushalt wird durch militärische Ausgaben und soziale Spannungen belastet.
Die Folge: Milliardenkürzungen, die sich unmittelbar in Afrika, Asien und Lateinamerika auswirken – Regionen, die auf diese Programme angewiesen sind.
Laut The Ins haben die USA 2025:
- die globale Gesundheitshilfe um 67 % reduziert (– 9 Mrd. US-Dollar)
- PEPFAR teilweise eingefroren (26 Mio. gerettete Leben seit 2002)
- WHO-Finanzierung blockiert
- eine Neubewertung der Beteiligung an GAVI eingeleitet
Dies markiert einen Paradigmenwechsel zu einer restriktiven außenpolitischen Linie („America First“).
Quelle: https://theins.ru/obshestvo/286797
Europa: Energiekrise, Haushaltsdruck und Vertrauensverlust
Europa kämpft gleichzeitig mit Inflation, Energiekrise und wachsenden sozialen Spannungen. Dies führt zu:
- drastischen Kürzungen der Entwicklungs- und Gesundheitsbudgets,
- einem Übergang von multilateralen zu geopolitisch motivierten bilateralen Hilfen,
- einer Politisierung der Gesundheitsmittel, die langfristige Planung nahezu unmöglich macht.
Was früher verlässliche, mehrjährige Unterstützung war, wird jetzt zu einer unsicheren, kurzfristigen und projektabhängigen Finanzierung.
Kontinentaleuropa: Synchroner Rückzug
OECD-Prognosen sprechen von –9 bis –17 % im Jahr 2025.
Beispiele:
- Deutschland:
– 937 Mio. € (BMZ)
– 836 Mio. € (Auswärtiges Amt) - Frankreich: – 1,3 Mrd. € (–23 %)
- Niederlande: – 350 Mio. €
Analyse des ECFR:
„Germany risks abandoning influence by following the US in cutting aid.“
https://ecfr.eu/article/abandoning-aid-surrendering-influence-why-germany-should-not-follow-the-us/
Großbritannien: Prioritätenverschiebung zugunsten der Verteidigung
- Kürzung der ODA um 6 Mrd. Pfund
- Reduktion des ODA-Anteils von 0,7 % auf 0,5 %
Quelle: https://theins.ru/obshestvo/286797
2. Welche Programme wegbrechen – und welche Folgen das hat
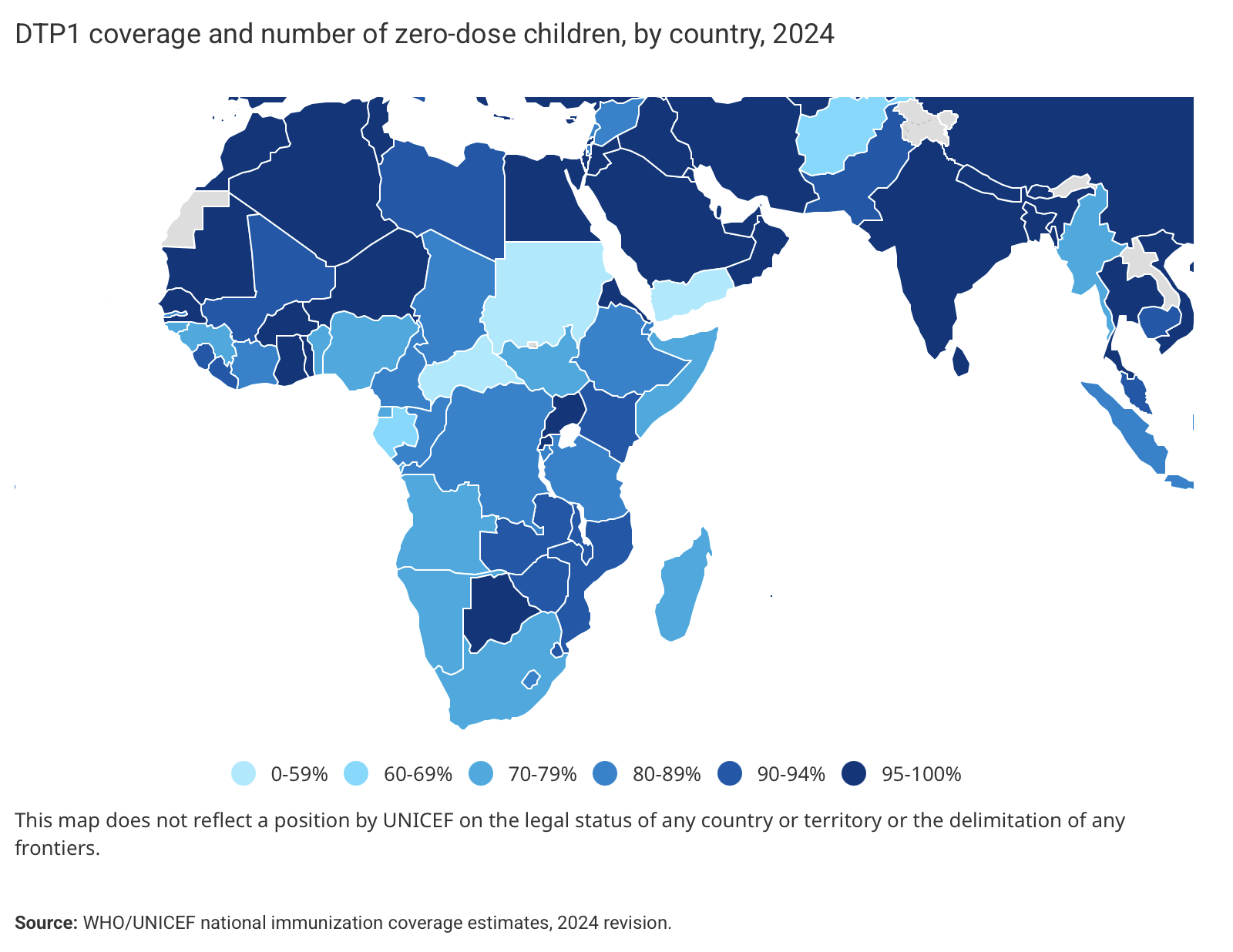
Kinderimpfungen: Die Rückkehr besiegt geglaubter Krankheiten
https://data.unicef.org/topic/child-health/immunization/
GAVI & UNICEF sichern rund 45 % der weltweiten Kinderimpfungen.
2025:
- 20 Mio. Kinder verpassen Grundimmunisierungen
- 14,3 Mio. erhalten keine einzige Impfung
- Prognose: 1,2 Mio. zusätzliche Kindstode (5 Jahre)
Quelle: https://theins.ru/obshestvo/286797
Niemand hätte erwartet, dass im 21. Jahrhundert erneut große Ausbrüche von Masern, Polio und Diphtherie drohen. Doch genau das geschieht:
Die Kinder haben keine grundlegenden Impfungen erhalten.
Kühlketten brechen zusammen, Lieferungen verzögern sich, Impfkampagnen werden gestrichen.
Viele Länder müssen nationale Impfprogramme komplett aussetzen.
Wenn die Durchimpfungsrate sinkt, kehren Krankheiten schnell zurück — und sie verbreiten sich schneller als je zuvor. Jeder Ausbruch wird zu einer sozioökonomischen Krise: Schulschließungen, Einkommensverluste, steigende Sterblichkeit.
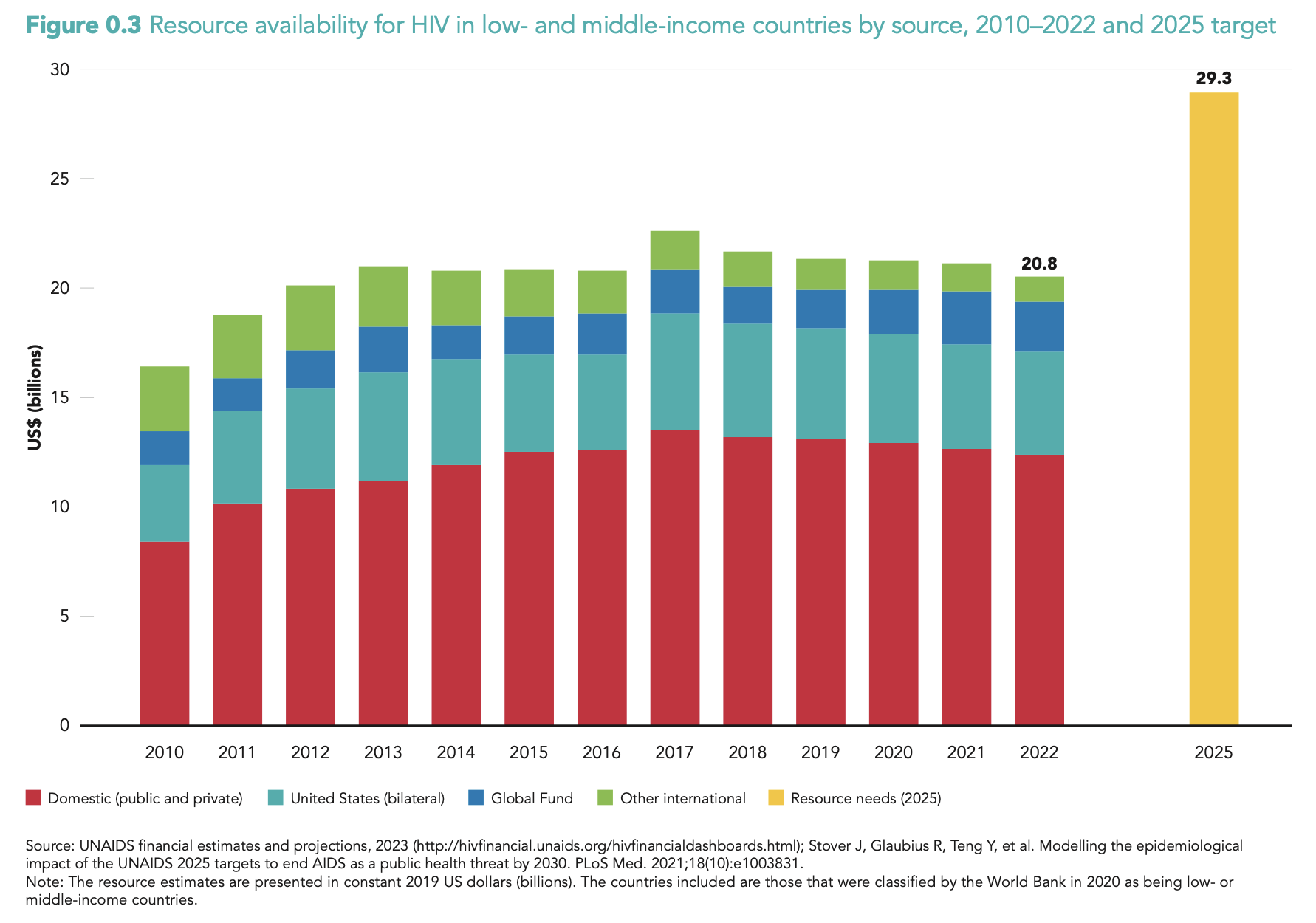
HIV/AIDS, Tuberkulose, Malaria: Drei Epidemien, die wieder außer Kontrolle geraten
https://www.unaids.org/sites/default/files/media_asset/2023-unaids-global-aids-update-summary_en.pdf
Der Global Fund war seit den 2000er-Jahren das wichtigste Instrument im Kampf gegen die drei tödlichsten Infektionskrankheiten.
Der Global Fund kürzt 1,43 Mrd. US-Dollar (Zyklus 2024–2026). Das aktuelle Defizit bedeutet konkret:
- Hunderttausende Patienten verlieren Zugang zu lebenswichtigen Therapien und Medikamenten,
- gefährliche resistente Erregerformen breiten sich aus,
- Labore schließen, Fachpersonal wandert ab,
- mobile Gesundheitsdienste verschwinden.
Besonders besorgniserregend: Tuberkulose und Malaria entwickeln bereits Stämme, die gegen Standardmedikamente resistent sind. Die Gefahr einer neuen globalen Epidemie wächst mit jedem Jahr der Unterfinanzierung.
Quelle: https://theins.ru/obshestvo/286797, https://www.kff.org/global-health-policy/donor-government-funding-for-hiv-in-low-and-middle-income-countries-in-2023/, https://www.unaids.org/en/resources/fact-sheet
Mütter- und Neugeborenenversorgung: Der Zusammenbruch an der verwundbarsten Stelle
Programme zur:
- Ausbildung von Hebammen,
- Ausstattung von Geburtskliniken,
- Versorgung mit Antibiotika,
- Sicherstellung hygienischer Bedingungen
gehören zu den kostengünstigsten und effektivsten Interventionen überhaupt. Ihre Reduzierung führt jedoch sofort zu einem Anstieg der Mütter- und Säuglingssterblichkeit – besonders in Ländern, deren Gesundheitssysteme bereits überlastet sind.
ROI: bis zu 83-fach.
Quelle: https://theins.ru/obshestvo/286797
3. Warum dies gerade jetzt maximal gefährlich ist
a) Die Post-COVID-Welt: Erschöpfte Haushalte, erschüttertes Vertrauen
COVID-19 hat:
- die Staatshaushalte ausgedünnt,
- das Vertrauen in internationale Institutionen geschwächt,
- die Gesundheitsfrage politisiert.
Unter dem Druck steigender Lebenshaltungskosten sparen Regierungen zuerst dort, wo der öffentliche Protest minimal ist – bei internationalen Programmen. Das Problem: Die Folgen sind nicht sofort sichtbar, aber langfristig zerstörerisch.
b) Klimakrise als Treiber neuer Epidemien
Der Klimawandel:
- vergrößert die Ausbreitungszonen von Mücken → Malaria, Dengue, Zika,
- verursacht Dürren → Unterernährung → immunologische Schwäche,
- führt zu Überschwemmungen → Cholera, Durchfallerkrankungen, Hepatitis E.
In Kombination mit geschwächten Gesundheitssystemen entsteht ein globales Risikoumfeld, das die Welt seit Jahrzehnten nicht gesehen hat.
WHO-Prognose (2030–2050):
+250.000 Todesfälle pro Jahr.
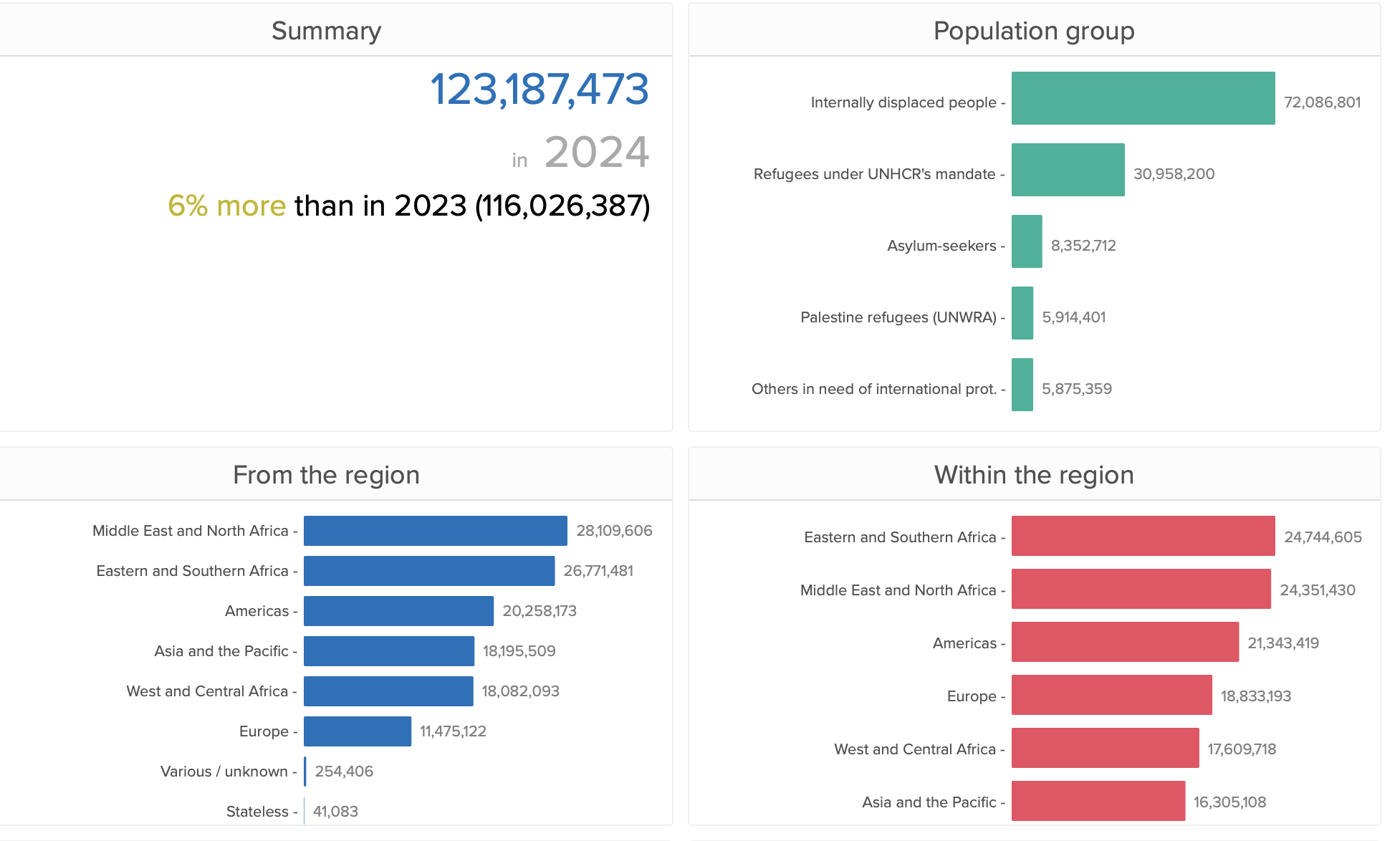
c) Rekordzahl von Geflüchteten: 120 Millionen Leben in prekärer Lage
UNHCR meldet: 123,2 Mio. Vertriebene – historischer Höchststand.
Quelle: https://www.unhcr.org
Flüchtlingslager sind:
- überfüllt,
- medizinisch unterversorgt,
- anfällig für hochinfektiöse Krankheiten.
Wenn internationale Organisationen sich zurückziehen, werden diese Orte zu Brennpunkten neuer Ausbrüche – und damit zu Sicherheitsrisiken weit über ihre Regionen hinaus.
4. Das strukturelle Problem: Internationale Hilfe funktioniert immer schlechter
Schon vor den Finanzierungskürzungen war das System überfordert:
- zu viele Fonds und parallele Programme,
- mangelnde Transparenz und Ineffizienz,
- politische Einflussnahme auf Mittelverteilung,
- akute Abhängigkeit von wenigen großen Geldgebern.
Die internationale Gesundheitsarchitektur ist nicht für eine Welt multipler Krisen gebaut. Sie wurde für langsame, lineare Fortschritte geschaffen – nicht für eine Situation, in der mehrere globale Schocks gleichzeitig stattfinden.
Und hier kommen die OSZE-bezogenen Materialien ins Spiel.
Grundquelle:
OSZE-nahe Missionserfahrungen und systemische Kritiken:
https://meetings.odihr.pl/resources/download-file-dds/1083/251015090020_0186.pdf
Weitere Reportage zu internationalen Missionen (Strukturanalyse):
https://anachrichten.de/wie-wir-zur-osze-gefahren-sind/
Die zentralen Muster:
- Bürokratische Berichtskaskaden ohne reale Kontrolle
Berichte dokumentieren Inputs, nicht Outcomes.
- „Papier-Reichweiten“ statt echter Leistungen
Reichweiten werden geschätzt, nicht gemessen.
- Parallele Systeme ohne gemeinsame Datenbasis
EU, UN, NGOs – komplett fragmentiert.
- Sicherheits- und Governance-Probleme
Vor Ort wird Intransparenz oft geduldet; wirkliche Kontrolle fehlt.
Folge:
Weniger Geld + weniger Kontrolle = exponentielle Wirkungslücke.
5. Fallbeispiel Kamerun (2021–2025): Wo die Hilfe konkret versickert
Basierend auf Feldmissionen 2021–2025 (Autorenmaterial).
Humanitärer Kontext 2025
- 3,3 Mio. Menschen benötigen Hilfe (HRP-2025)
- 2,2 Mio. in IPC-Phase 3+ (April–August)
- Mehrfachkrise: Konflikt, Terror, Flucht, Überschwemmungen, Epidemien
- Ausbrüche: Masern, Polio, Mpox, Cholera, Gelbfieber
Programme gegen akute Mangelernährung werden gekürzt oder eingestellt.
Warum kommt die Hilfe nicht an?
Die OSZE-Muster wiederholen sich eins zu eins:
Intransparente Sub-Grants
Keine veröffentlichten Verträge; Verantwortung verschleiert.
Lieferketten ohne Tracking
Papier-Frachtbriefe, manipulierte Mengen, keine Kontrolle der „Last Mile“.
Simulations-Reporting
Ergebnisse existieren in Excel, nicht in der Realität.
Keine Gemeindebeteiligung
Keine Beschwerdekanäle → keine soziale Kontrolle.
Dies erklärt, warum trotz Milliardenbudgets die reale Wirkung sinkt.
6. Prognosen 2025–2030
Wenn der aktuelle Trend anhält, wird die Welt in den kommenden fünf Jahren erleben:
- 1,6–6,6 Mio. zusätzliche HIV/AIDS-Todesfälle,
- 466.000–769.000 Tuberkulose-Todesfälle,
- 1,3–4,5 Mio. zusätzliche Kindersterbefälle,
- die Rückkehr ausgerottet geglaubter Krankheiten,
- humanitäre Notlagen in Afrika, Asien und Lateinamerika,
- einen Verlust von 20 Jahren Gesundheitsfortschritt,
- einen geopolitischen Vertrauensbruch gegenüber internationalen Institutionen.
Dies ist kein Worst-Case-Szenario, sondern eine lineare Fortsetzung der aktuellen Entwicklungen.
Quelle: The Ins
https://theins.ru/obshestvo/286797
Weltbank-Analyse:
Malaria kann 1,3 % BIP-Wachstum/Jahr kosten.
https://www.worldbank.org
7. Neue ergänzende Faktoren (eingearbeitet aus weiteren Quellen)
Globale Stagnation nach 2015: SDG-Risikoanalyse
WHO & UN-Daten (SDG3):
- trotz Rückschritten verbessert sich die Lage nicht linear
- viele Indikatoren stagnieren seit 2015
- pandemiebedingte Rückschläge verschärfen die Trends
Beispiel: WHO SDG-Tracker
https://www.who.int/data/gho/data/themes/sustainable-development-goals
Verschärfung durch Personalabwanderung
Studien 2023–2025 zeigen:
- akuter Mangel an medizinischem Personal in 55 Ländern
- gleichzeitig aktives Abwerben durch UK, USA, Deutschland
- WHO bestätigt: Migration schwächt Systeme des Globalen Südens überproportional
Schlussfolgerung: Die gefährlichste Kombination seit zwei Jahrzehnten
Die Welt steht an einer Wegscheide. Globale Gesundheit ist kein „humanitäres Zusatzthema“, sondern ein zentraler Bestandteil internationaler Sicherheit, wirtschaftlicher Stabilität und sozialer Resilienz. Ein Zusammenbruch der Gesundheitsfinanzierung ist nicht nur ein Risiko für ferne Länder – er stellt eine reale Bedrohung für alle Gesellschaften dar.
Wir erleben gleichzeitig:
✔ massive finanzielle Kürzungen
✔ strukturelle Leckagen in internationalen Hilfssystemen
✔ extreme Bedarfe durch Konflikte, Klimawandel, Migration
Dies erzeugt eine sich selbst verstärkende Spirale:
mehr Krankheiten → höhere Sterblichkeit → soziale Instabilität → Migration → weitere Kürzungen
OSZE-nahe Analyse bestätigt diese Dynamik:
https://meetings.odihr.pl/resources/download-file-dds/915/251007101023_0019.pdf
Wenn die internationale Gemeinschaft nicht entschlossen gegensteuert, könnte dieses Jahrhundert zu einem Zeitalter wiederkehrender Epidemien, wachsender Instabilität und massiver globaler Ungleichheit werden.